Les merveilles de la procréation humaine
Nous l’avons déjà dit, notre vocation n’est pas de former des érudits, mais bien de faire une synthèse sommaire de la médecine, conforme aux connaissances actuelles, afin que chacun puisse se faire une opinion sur l’éventualité du hasard comme hypothèse logique ou non, de la conception de l’humain et de la vie sur terre, en opposition à l’existence d’un créateur.
Nous venons de voir l’importance de la zone pellucide et des cellules péri-embryonnaires de la granulosa (corona radiata) dans la période « volatile » de l’ovule, afin d’en assurer la survie et la fécondation, ainsi que la nécessité de l’éclosion blastocytaire avant l’implantation. Nous allons donc voir maintenant combien notre créateur à pris soin de préparer le système protecteur et nourricier avant de développer la partie embryonnaire de ce qui est appelé le blastocyste à ce stade d’évolution.
Nous voulons rappeler par ailleurs que les jours indiqués sont ceux correspondant à la période après fécondation à laquelle il faut normalement ajouter 14 jours à la date des dernières règles, sachant toutefois que la période de prolifération, dite aussi folliculaire est à durée variable selon les personnes concernées.
Lorsque la blastula atteint le stade d’une centaine de cellules, celle-ci forme alors une cavité qui fait gonfler l’ensemble jusqu’à ce que la zone pellucide se rompe, entraînant L’éclosion blastocytaire dont nous avons parlé au paragraphe précédent. Débarrassée de la zone pellucide, la blastula prend alors le nom de blastocyste.
Pour que le processus d’implantation puisse se faire, il faut que cette éclosion blastocytaire corresponde à la fois à l’arrivée de l’ovule dans les zones de l’utérus permettant une implantation correcte d’une part, et que l’intervalle temps corresponde bien à la période sécrétoire de l’utérus appelée fenêtre d’implantation comme nous allons le voir ci-dessous. Sans la simultanéité de ces différentes circonstances, il ne pourrait y avoir implantation. C’est pourquoi les avis sont encore partagés sur le plan médical, à savoir si l’origine des cellules (syncytiotrophoblastes) qui vont donner naissance à cette nidation provient des cellules trophoblastes qui entourent à ce stade le blastocyste ou de l’endomètre de l’utérus.
7 - La nidation, est plus une réimplantation de l’ovule dans le corps de la femme, après fécondation
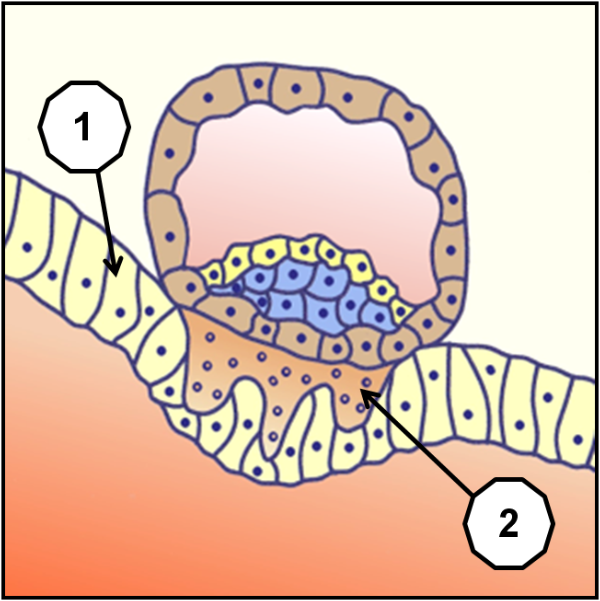
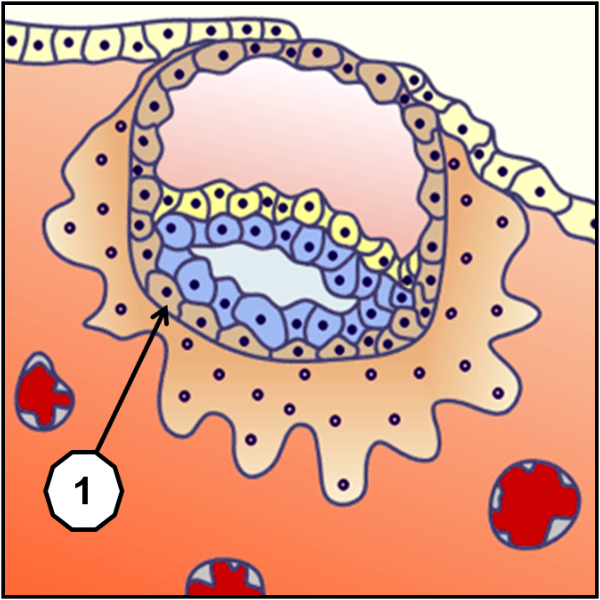
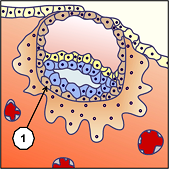
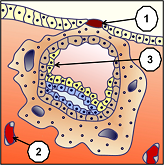
L’éclosion blastocytaire qui est un peu comme une sortie de l’œuf, produit une mise en contact direct des cellules du blastocyste (ensemble embryonnaire) et celles des muqueuses de l’endomètre utérin nouvellement renouvelées après les dernières règles(1). Cette nidation ne peut se produire qu’entre le 20ème et 23ème jour de la menstruation de 28 jours, (corriger éventuellement selon la phase de prolifération à durée variable) l’endomètre de l’utérus étant alors entré dans une phase sécrétoire appelée fenêtre d’implantation. Les cellules les plus externes établissent alors avec les cellules de l’endomètre un système d'interpénétration, un bourgeonnement qui produit une solide adhésion (2), dont les origines font encore objet de controverses.
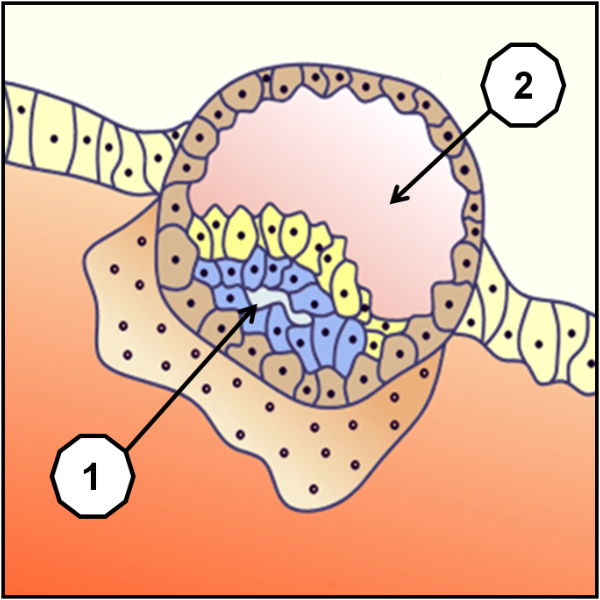
Si l’ovule fécondé a déjà subit mainte transformations, il était jusqu’alors nourri par ses propres réserves, et n’était en rien solidaire du corps de la femme, duquel il aurait pu être évacué sans difficulté par un simple « balayage ». Dans cette phase qui intervient avant même le début normal des règles de la femme, cet ovule fécondé appelé à ce stade blastocyste, et qui s’était désolidarisé de l’ovaire de la femme pour pouvoir être fécondé et recevoir une moitié différente de chromosomes, va non seulement commencer de se réimplanter dans ce même corps, mais d’être nourri par celui-ci. Cela ne retarde en rien son évolution dans laquelle on commence de voir apparaitre le liquide amniotique (1), sous la poche de vitelline (2).
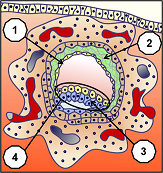
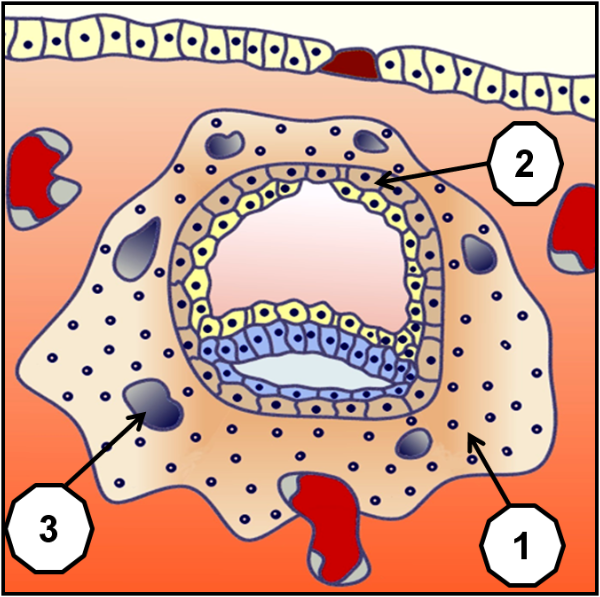
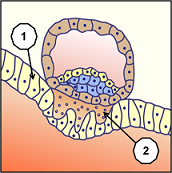
Pour pouvoir s’implanter sans que le système immunitaire de la femme ne le rejette, les cellules trophoblastes (1) du blastocyste qui formeront la partie du placenta dépendant de l’enfant, sont entourées par des cellules qui formeront la partie du placenta dépendant de la mère. Ces cellules se comportent à l’image de cellules tumorales, donc à durée de vie limitée, ce qui peut expliquer en partie leurs possibilités d’implantation dans un milieu hostile, mais aussi leur nécessité d’être évacuées après l’accouchement. Ce placenta est un organe autonome et transitoire principalement destiné à nourrir et à oxygéner l’embryon puis le fœtus pendant la vie intra-utérine. A terme, sa surface totale d’échange nourricier est d’environ 14 m2, pour un réseau sanguin long de 40 à 50 km.
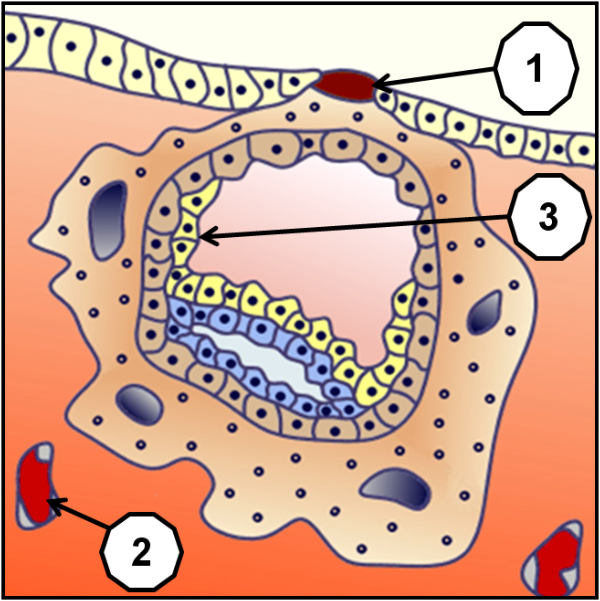
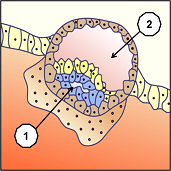
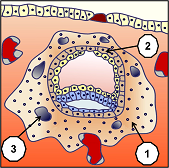
Cet organe est rendu complexe par la diversité de ses fonctions métaboliques et endocrines. Pour les immunologues, le placenta forme l’interface entre les tissus maternels et fœtaux et réalise le paradoxe immunologique que constitue la survie du fœtus dans un organisme qui lui est en partie étranger. A l’invasion totale du blastocyste (ensemble embryonnaire), les muqueuses de l’endomètre se referment complètement et laisse pendant quelque temps un bouchon de fibrine (1), comme lors d’une plaie. Les vaisseaux sanguins (2) maternels se trouvent érodés, tandis que progressent les cellules hypoblastes (endoderme primitif) (3) qui vont former une réserve de vitelline nutritive primaire.
L’enfouissement du blastocyste dans les muqueuses endométriales se termine par un total environnement de la partie du futur placenta maternel (cellules syncytiotrophoblastes 1), sans qu’aucune autre cellule cytotrophoblastes (2) (partie du futur placenta dépendant du fœtus) ne vienne en contact direct avec les muqueuses utérines. A l’intérieur du syncytiotrophoblaste se créent des lacunes (3) d’abord remplies de liquide cellulaire pour être ensuite remplies de sang maternel et débuter les premières ramifications du système de circulation sanguin vers le 13ème jour après fécondation.
Haut







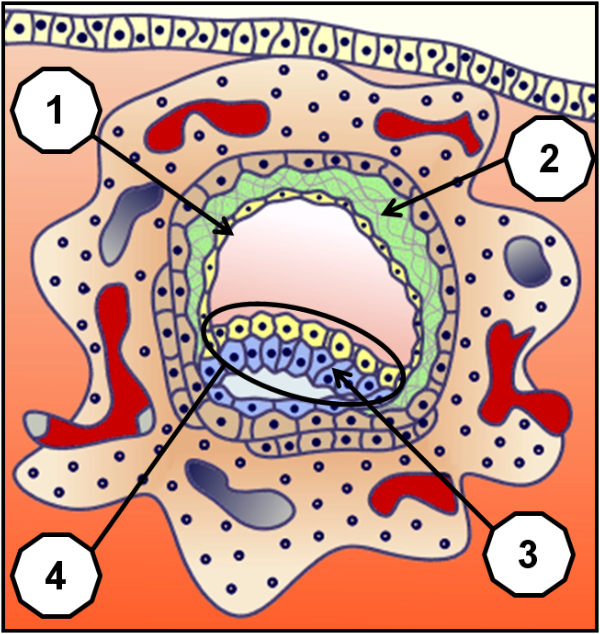
Lorsque se termine la nidation (ou implantation), commence d’apparaître la pré-gastrulation. Le cycle menstruel normal de 28 jours n’est pas encore atteint puisque nous nous situons ici entre le 24ème et le 26ème jour de celui-ci. Les cellules de l’épithélium recouvrant les muqueuses de l’endomètre sont complètement refermées. La poche de vitelline primaire (1) devient distincte, tandis qu’apparait une troisième poche, appelée réticulum extra-embryonnaire (2) qui participera au placenta et ses annexes. L’environnement protecteur et nourricier étant mis en place, le véritable développement embryonnaire des cellules épiblastes (3) qui va devenir la plaque neurale commence de se distinguer. C'est à partir de cet emplacement qui est alors appelé disque didermique (4), que vont se former les principales structures de l’individu (tête, corps, membres et organes).
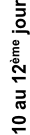
 Haut
Haut